Острый кератоконус: лечить или «само пройдёт»?
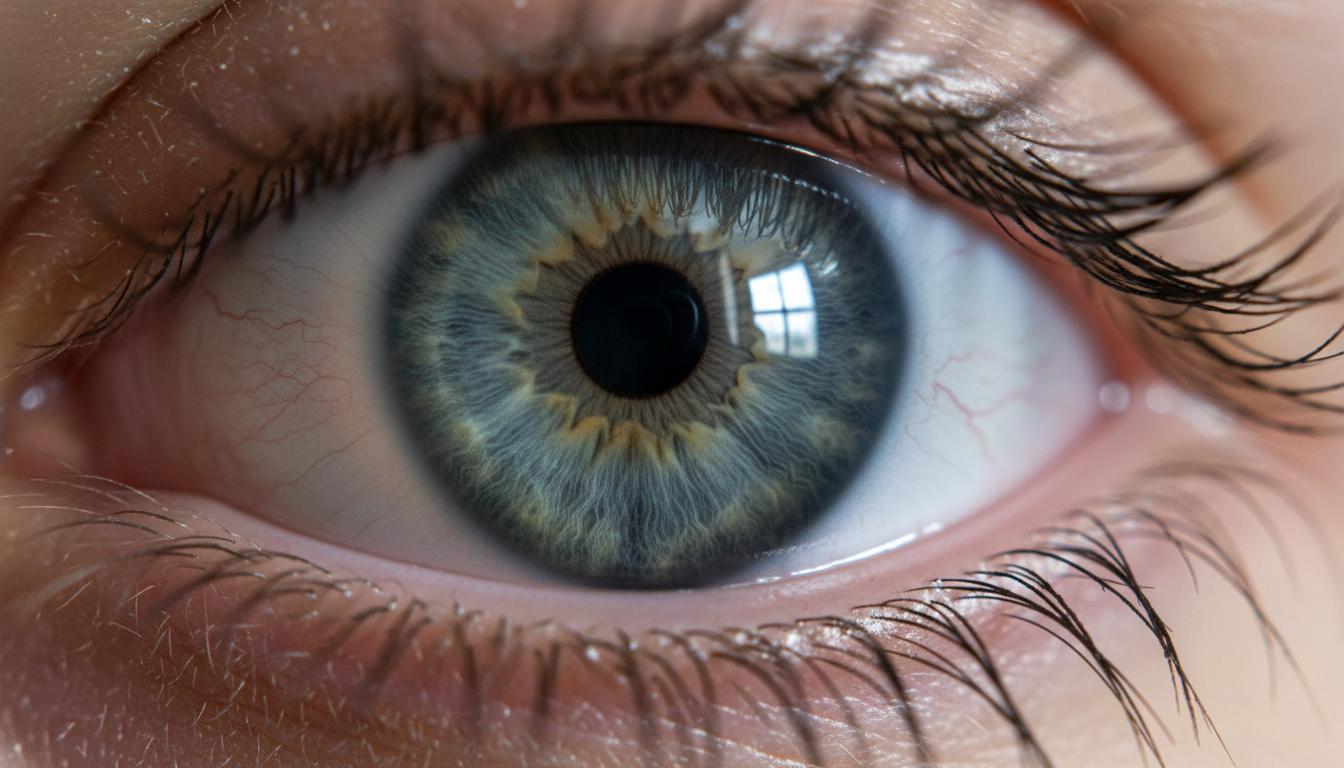
В 10% случаев хронический кератоконус может прогрессировать в острый кератоконус. Это самая сложная форма и так «непростого» заболевания глаз.
Острый кератоконус также называют водянкой роговицы. Истончённая оболочка роговицы разрывается, и влага передней камеры глаза проникает в саму роговицу (слой стромы).
Как определить, что это острый, а не обычный кератоконус
Острый кератоконус может возникнуть внезапно. Помутнение зрения сопровождается резкой болью.
Как больной поймёт, что кератоконус перетёк в острую форму:
- роговица заметно отекает (она приобретает конусовидную форму);
- невыносимая боль и зуд в глазах;
- слезоточивость;
- резкое снижение зрения (по сравнению с обычной формой протекания кератоконуса);
- из-за помутнения роговицы может возникнуть слепота.
Офтальмологи определяют остроту зрения у пациентов с острым кератоконусом как светоощущение с правильной светопроекцией.
Когда пациент не может различить (или посчитать) пальцы с расстояния 10 см, но чувствует свет, офтальмологи определяют уровень остроты зрения как «светоощущение». С помощью офтальмоскопа (прибор с фонариком) врач тестирует каждый глаз. Если пациент видит правильное направление света, остроту зрения считают равной светоощущению с правильной светопроекцией.
Диагностика у офтальмолога
Острую фазу кератоконуса можно определить бесконтактно с помощью щелевой лампы. Такой метод исследования называется биомикроскопия глазного яблока.
В ходе обследования офтальмолог видит резкую отёчность слоёв роговицы, её истончение и сильную выпуклость. В редких случаях на истончённой роговице может образоваться перфорация (разрыв роговой оболочки). Вероятность разрыва вырастает у людей, которым диагностируют тяжелые психические заболевания. Это происходит из-за неосторожного обращения с глазами, которые уже поражены кератоконусом. То же касается людей с синдромом Дауна. Иногда даже незначительное физическое вмешательство может привести к перфорации роговицы.
Нужно ли лечить острый кератоконус
Мнения врачей насчёт лечения острого кератоконуса не сходятся. Одни считают, что активное лечение не требуется, т.к. острая фаза проходит самопроизвольно. Отёк продолжается от 2 до 5 месяцев (иногда дольше), а после образуется грубый рубец. Улучшается зрение, которое в «холодной» стадии возможно скорректировать контактным способом.
Рубец, который проходит через все слои роговицы после перенесённого острого кератоконуса в англоязычной медицинской литературе именуют fish mouth (англ. «пасть рыбы»).
Другие врачи рекомендуют пациентам с острым кератоконусом хирургическое вмешательство.
Это могут быть следующие хирургические методы:
- вливание аутоплазмы в переднюю камеру глаза;
- введение фильтрованного воздуха или газов;
- укрепление роговицы при помощи бандажа;
- покровная кератопластика амнионом
- кератопластика конъюнктивой пациента;
- срочная сквозная кератопластика (пересадка роговицы) и др.
Последний метод считается самым радикальным, т.к. для операции обязательно нужен донор. А доноры, как правило, в дефиците. На время поиска нужного донора пациенту могут предложить альтернативное комбинированное лечение, которое подготовит его к будущей кератопластике. В течение недели больной острым кератоконусом проходит короткий курс медикаментозного лечения для снятия отечности и воспаления. Затем пациенту вводят аутоплазму в переднюю камеру глаза до полного заполнения (кровь берут из его вены). После операции больного укладывают вниз лицом на 1-2 часа. В результате восстанавливается правильная форма роговицы и купируется отёк. У пациента появляется время для ожидания донора, после чего назначается плановая сквозная кератопластика.
Третьи предлагают медикаментозные методы лечения острого кератоконуса.
ВНИМАНИЕ!
- Самолечение не допустимо и может усугубить ваше состояние. В случае подозрения на острый кератоконус следует обратиться к врачу-офтальмологу.
- Неправильное лечение также может стать причиной возникновения острого кератоконуса. То же касается игнорирования рекомендаций врача.
- Часто острый кератоконус по ошибке определяют как кератит. В случае неправильного лечения состояние глаз может только усугубиться.
Лечение с помощью медикаментов:
- Антибиотики в виде капель для подавления воспаления (например, Тобрадекс) — 4 раза в день
- Негормональные препараты в виде капель против воспаления (например, Броксинак) — 1 раз в день
- Гипотензивные препараты в виде капель для снижения давления (например, Тимолол) — 1 раз в день
- Глюкокортикоиды (например, Дипроспан) — инъекции под конъюктиву
- Медикаменты для заживления повреждений роговицы (Оквис, Коренерегель)
- Антигистаминные инъекции или таблетки — в случае аллергии у пациента на отдельные компоненты или медикаменты
Врачи делают выводы, что в случае развития острого кератоконуса, лучше начинать с медикаментозного лечения. Отёк роговицы может также купироваться самостоятельно без лечения в течение 5 месяцев. В случае консервативного лечения под присмотром врачей, отёк уменьшается уже через 1 месяц.
Сквозную кератопластику делают после того как отёк купируется. Экстренную операцию могут сделать только в случае срочных показаний, которые связаны с перфорацией роговицы (при наличии донора).
Может ли вернуться острый кератоконус
Рецидивы острого кератоконуса встречаются крайне редко. В медицинской литературе нет упоминаний повторного возникновения острого кератоконуса на одном и том же глазу.
Практики опровергают эту теорию. Зафиксированы случаи повторения острого кератоконуса, как минимум у двух пациенток. У первой рецидив случился спустя 25 лет, у второй — спустя 3 года (пациентка с синдромом Дауна).
Какие могут быть осложнения острого кератоконуса
Острый кератоконус может привести к следующим состояниям глаз:
- перфорация роговицы с выпадением радужки;
- вторичная глаукома;
- дополнительные инфекционные заболевания, такие как кератит;
- разрастание сосудов (неоваскуляризация роговицы).
Чаще осложнения проявляются у людей с тяжёлыми психическими расстройствами или на фоне синдрома Дауна.


